A escala NIHSS é uma ferramenta clínica utilizada para quantificar o déficit neurológico e estimar a gravidade do AVC agudo.
AVC no Brasil: por que reconhecer os sinais rapidamente salva vidas
O acidente vascular cerebral (AVC) isquêmico é definido como uma alteração neurológica decorrente da falta de suprimento sanguíneo para o tecido encefálico (cérebro, cerebelo, tronco encefálico), levando a isquemia e infarto. Corresponde a cerca de 10% de todas as mortes e 10% de todas as internações no Brasil.
Os sinais/sintomas neurológicos devem estar associados ao infarto encefálico. Caso não tenha infarto, estamos diante de um AIT (Acidente Isquêmico Transitório). O AVC isquêmico corresponde a 85% dos AVCs, ao passo que o hemorrágico corresponde a 15% dos casos.
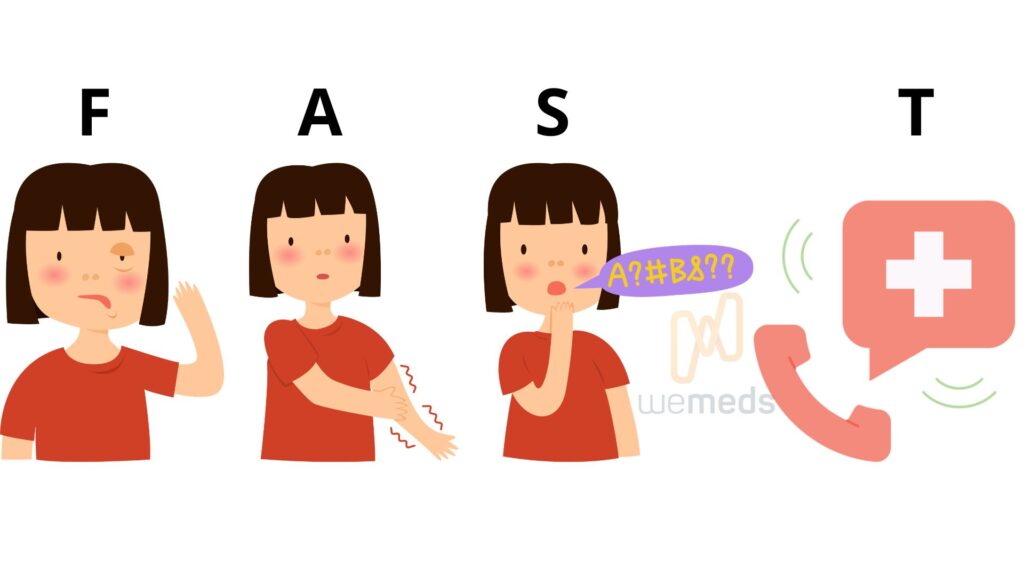
O diagnóstico deve ser pautado em uma história clínica + exame neurológico completo, avaliando: força, sensibilidade, reflexos, movimentos oculares, fala, cognição, etc. Um esquema mnemônico rápido é o FAST:
F: Face – avaliar alteração na face (pedir para sorrir).
A: Arms (Braços) – pedir para o paciente elevar ambos os braços e avaliar diferença na altura.
S: Speak (Falar) – avaliar verificação na fala.
T: Time (Tempo) – Horário do início dos sintomas – agir rápido.
A partir de uma suspeita diagnóstica (a saber principalmente: déficit neurológico de início súbito por mais de 15 minutos), deve-se solicitar uma Tomografia Computadorizada (TC) de Crânio.

O que é NIHSS e para que serve a escala no AVC agudo
O escore NIHSS (ou escala de derrame do NIH, National Institute of Health Stroke Scale) é um instrumento utilizado por neurologistas para quantificar o déficit neurológico associado ao AVC.
A escala possui 15 itens, com pontuações que variam de um a outro. A pontuação total é de 0 a 42, sendo que quanto maior a pontuação, pior o déficit. Menos que 5 pontos refletem um comprometimento leve, e mais que 25, comprometimento expressivo.
O principal objetivo do escore NIHSS é avaliar a gravidade de um AVC. Logo, deve ser usado no cenário agudo de AVC isquêmico e pode auxiliar os médicos a determinar a gravidade do evento e prever resultados clínicos.
NIHSS: como calcular a pontuação e interpretar os resultados
O escore NIHSS é composto por 15 critérios clínicos. Veja cada um deles, bem como a pontuação atribuída a cada critério encontrado durante a avaliação de um paciente:


Após a atribuição da pontuação individual para cada um dos critérios, é realizado o somatório total. A interpretação dependerá do valor total obtido no paciente avaliado. O risco estimado pode ser avaliado em uma estratificação de 3 categorias:
Pontuação total 0-3: Provavelmente terão bons resultados clínicos no seguimento.
Pontuação total 4-21: Avaliar possibilidade de terapia fibrinolítica.
Pontuação total > 22: Avaliar caso a caso quanto à possibilidade de terapia fibrinolítica (principalmente em pacientes com mais de 80 anos) – maior risco de sangramento.
É importante ressaltar que quanto maior a pontuação, maior a gravidade do AVC.
De forma geral, pontuação < 5 = déficit leve, pontuação entre 5 e 17 = déficit moderado e pontuação acima de 22 = déficit grave.
Ainda, a aplicação da escala consegue avaliar a eficácia do trombolítico quando usado quando existe a redução de 8 pontos ou mais na escala.
Limitações do NIHSS: quando a escala pode falhar
Há uma grande dificuldade em aplicar o escore NIHSS em pacientes intubados, com déficits neurológicos prévios ou com alterações agudas do nível de consciência.
Existe uma versão mais simples e modificada do NIHSS, de maior confiabilidade. Porém, não foi tão amplamente adotada quanto o NIHSS original.
Ainda, é importante lembrar que a síndrome de AVC de circulação posterior de grande território pode ter um NIHSS baixo ou normal.
Próximos passos após aplicar o NIHSS no paciente com suspeita de AVC
A conduta inicial deve incluir as seguintes etapas:
- Avaliar se o paciente é potencial candidato à trombólise intravenosa (tPA), com melhores resultados descritos em pacientes com pontuação entre 4 e 22.
- Solicitar exames de imagem para auxiliar na classificação do AVC e na definição terapêutica, como tomografia computadorizada (TC), angiografia por TC e ressonância magnética (RM).
- Utilizar o NIHSS para monitorar a resposta ao trombolítico, sendo considerada favorável a redução de 8 pontos no escore.
Quando avaliados nas primeiras 48 horas após um AVC, os resultados do escore mostraram correlação com os resultados clínicos de 3 meses e 1 ano.
Pontuações crescentes indicam um acidente vascular cerebral mais grave e têm se correlacionado com o tamanho do infarto na avaliação por TC e RM. Logo, recomenda-se que todos os pacientes com AVC consultem um neurologista imediatamente.
E lembre-se: nunca atrase os esforços de ressuscitação para realizar a avaliação de testes diagnósticos, principalmente nos casos em que o paciente se apresenta instável.


Como surgiu a escala NIHSS e por que ela se tornou referência mundial
O escore NIHSS foi desenvolvido a partir de um estudo com 11 pacientes que foram gravados em vídeo, por duas câmeras, enquanto eram submetidos aos critérios do escore. Os investigadores avaliaram cada item. Foi feito um sistema de pontuação e foram calculadas as concordâncias entre os participantes do estudo.
Como resultado, foram treinados e certificados 162 investigadores, e foi encontrada uma concordância moderada-excelente na maioria dos elementos da escala.
O trabalho foi desenvolvido pelo médico Patrick D. Lyden.
Dr. Patrick foi professor e vice-presidente de neurologia clínica na UCSD, além de atuar como chefe clínico de neurologia e diretor do Stroke Center no Centro Médico USCSD. Ele publicou mais de 200 artigos e resumos em periódicos e editou um livro sobre intervenção no AVC. Atualmente é presidente do Departamento de Neurologia e diretor do programa de AVC no Cedars-Sinai.
Para saber mais sobre este e outros escores, acesse o nosso app WeMEDS®. Disponível na versão web ou para download para iOS ou Android.
—
Referências:
Lyden P, Brott T, Tilley B, Welch KM, Mascha EJ, Levine S, Haley EC, Grotta J, Marler J. Improved reliability of the NIH Stroke Scale using video training. NINDS TPA Stroke Study Group. Stroke. 1994 Nov;25(11):2220-6. doi: 10.1161/01.str.25.11.2220. PMID: 7974549.
Rundek T, Mast H, Hartmann A, Boden-Albala B, Lennihan L, Lin IF, Paik MC, Sacco RL. Predictors of resource use after acute hospitalization: the Northern Manhattan Stroke Study. Neurology. 2000 Oct 24;55(8):1180-7. doi: 10.1212/wnl.55.8.1180. PMID: 11071497.
Appelros P, Terént A. Characteristics of the National Institute of Health Stroke Scale: results from a population-based stroke cohort at baseline and after one year. Cerebrovasc Dis. 2004;17(1):21-7. doi: 10.1159/000073894. Epub 2003 Oct 3. PMID: 14530634.
Herpich F, Rincon F. Management of Acute Ischemic Stroke. Crit Care Med. 2020 Nov;48(11):1654-1663. doi: 10.1097/CCM.0000000000004597. PMID: 32947473; PMCID: PMC7540624.
Jacob MA, Ekker MS, Allach Y, et al. Global Differences in Risk Factors, Etiology, and Outcome of Ischemic Stroke in Young Adults-A Worldwide Meta-analysis: The GOAL Initiative. Neurology. 2022 Feb 8;98(6):e573-e588. doi: 10.1212/WNL.0000000000013195.