Quando pensamos em hemostasia já pensamos na cascata de coagulação e toda aquela complexidade envolvida.
Nesse artigo, vamos buscar desmitificar esse nosso preconceito, e ver que a hemostasia é muito mais fácil do que pensamos.
Para iniciar, precisamos saber o que é a hemostasia. A hemostasia é o conjunto de processos que o corpo usa para interromper um sangramento. O processo se dá em duas etapas: 1) Hemostasia Primária e 2) Hemostasia Secundária
HEMOSTASIA PRIMÁRIA
Consiste na ação das plaquetas, que ocorre em 3 estágios.
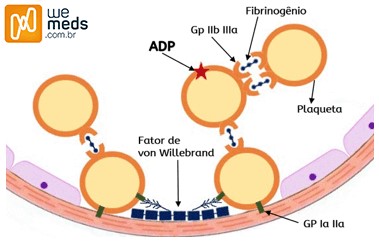
- 1) Adesão Plaquetária: quando existe um dano ao vaso sanguíneo, há exposição do colágeno que está localizado embaixo do endotélio do vaso – o “colágeno endotelial”
- A plaqueta então, por meio do seu receptor GP Ia IIa e GP VI, adere-se ao colágeno endotelial. O problema é que essa ligação é fraca. A solução é que existe um polímero que deixa essa ligação mais forte: o chamado “Fator de Von Willebrand”

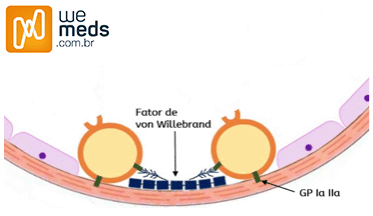
- A plaqueta então, por meio do seu receptor GP Ia IIa e GP VI, adere-se ao colágeno endotelial. O problema é que essa ligação é fraca. A solução é que existe um polímero que deixa essa ligação mais forte: o chamado “Fator de Von Willebrand”
- 2) Ativação Plaquetária: uma vez aderida, a plaqueta vai ser ativada, pelo próprio colágeno, por epinefrina e trombina.
- a) A plaqueta ativada estimula a enzima ciclo-oxigenase 1 (COX-1) que libera imediatamente Tromboxane A2, que vai potencializar a ativação plaquetária, além de ativar outras plaquetas (processo chamado “amplificação da ativação plaquetária”)
- b) A plaqueta ativada ainda libera dois principais grânulos (degranulação):
- 1) Grânulos Alfa: liberam compostos proteicos que aumentam a adesividade plaquetária e compostos que agem na Hemostasia secundária
- 2) Grânulos Densos: liberam o ADP, o qual auxilia na ativação de outras plaquetas; liberam ainda Serotonina que contribui com a vasoconstrição local, visando auxiliar na interrupção do sangramento
- c) Há ainda exposição do fosfolipídio plaquetário (fator III ou Tromboplastina parcial), que serve como uma superfície em que algumas enzimas importantes na Hemostasia Secundária
- 3) Agregação Plaquetária: o ADP liberado pelos Grânulos Densos age nos receptores de ADP das plaquetas. Isso vai fazer com que a GP IIb/IIa (receptor plaquetário) mude sua conformação espacial, fazendo com que haja a formação de pontes de fibrinogênio que unem as plaquetas

HEMOSTASIA SECUNDÁRIA
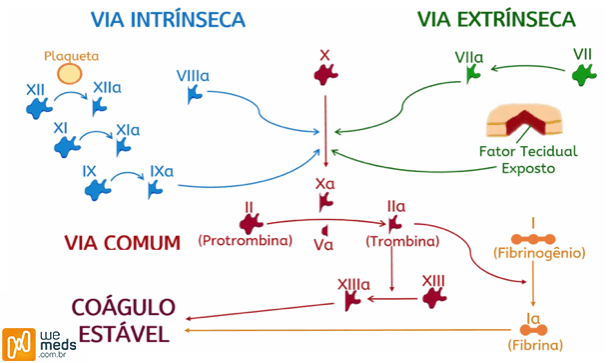
Consiste na ação dos fatores de coagulação com o objetivo de formar uma malha de fibrina em volta das plaquetas agregadas; conjunto chamado de “trombo vermelho”. Esses fatores de coagulação são proteínas inativadas, produzidas no fígado, que se ativam em uma certa sequência. Existem fatores que dependem da vitamina K para sua correta síntese, são os fatores II,VII,IX,X além das proteínas C e S que são anticoagulantes.
De toda maneira, são 2 as vias para a coagulação: via intrínseca e via extrínseca que têm como único objetivo ativar o fator X, que é o primeiro fator da via comum que no fim forma a fibrina.
- a) Via Intrínseca: tem ativação no contato do sangue com superfícies eletronegativas (colágeno, vidro, caolin) – sendo o exame que avalia essa via o “PTTa”: Tempo de Tromboplastina Parcial Ativada
- As plaquetas ativam o fator XII em XIIa, que ativa o fator XI em XIa, que por sua vez ativa o fator IX em IXa. O fator IXa vai se dirigir à região do fosfolipídio plaquetário (chamado de Tromboplastina Parcial – daí o exame que avalia isso se chamar “Tempo de Tromboplastina Parcial Ativada” – vide “ativação plaquetária item C”). Nessa região o fator IXa na presença do fator VIIIa e cálcio ionizado ativa o fator X em Xa
- b) Via Extrínseca: o exame que avalia essa via é o “TAP” – Tempo e atividade de Protrombina.
- O endotélio vascular lesado vai expor um fator chamado “fator tecidual” (presente nas células subendoteliais), que ativa o fator VII em VIIa. Por sua vez, o fator VIIa na presença de cálcio ionizado ativa o fator X em Xa. Importante ressaltar que o fator VIIa ainda pode ativar o fator IXa da via intrínseca também
Via Comum: o fator Xa (ativado), proveniente tanto da via intrínseca quanto da via extrínseca, transforma (com auxílio do cofator Va) a Protrombina (conhecida também como fator II) em Trombina (conhecida também como fator IIa). A Trombina transforma o Fibrinogênio (Conhecido também como fator I) em Fibrina (Conhecida também como fator Ia). Por fim, o fator XIII (Fator estabilizador de Fibrina), estabiliza os polímeros de fibrina que envolvem a Plaqueta, formando o “trombo vermelho”.

Mas existe algo que evite a hemostasia secundária?
- Sim. Sem mecanismos anticoagulantes, o sangue coagularia por inteiro, sendo incompatível com a vida. Assim, existem fatores que regulam a coagulação, para a manutenção de um adequada homeostase, com destaque:
- 1) Sistema Fibrinolítico: o tPA (fator plasminogênio tecidual) ativa o Plasminogênio, que é uma protease sérica que converte a proenzima plasminogênio em plasmina, a qual é um enzima fibrinolítica que destroi a fibrina. Um dos produtos da degração da fibrina é o D-Dímero
- 2) Proteína C e S: a trombina se combina com um proteína produzida pelo endotélio chamada de “Trombomodulina”. O complexo “Trombina + Trombomodulina” ativa a proteína C, que inibe principalmente o fator Va (que é um importante cofator para a transformação de Protrombina em Trombina). O cofator da proteína C é a proteína S, que auxilia nesse mecanismo.
- 3) Antitrombina III: se liga tanto ao fator Xa quanto à trombina, inativando esse fatores. Além disso, pode inativar na via intrínseca o fator XII, XI e IX
Observações
- Esse artigo é destinado para médicos e estudantes de medicina e totalmente baseado no aplicativo wemeds disponível nas plataformas web, android e ios (iphone). Para se aprofundar no assunto, baixe o app e veja a revisão completa
- Confira outros temas do portal dentro de hematologia
Referências Bibliográficas