
A Hanseníase é uma doença infectocontagiosa, crônica, causada por uma bactéria chamada Mycobacterium leprae – que causa danos a nervos (periféricos) e a pele. É conhecida ainda como: Lepra, Morfeia, Mal de Hanse, Mal de Lázaro.
Existem duas classificações utilizadas mundialmente para a Hanseníase: a de Madri (1953), e a de Ridley-Jopling proposta em 1966; por ser mais utilizada mundialmente e levar muito em conta a fisiopatologia da doença, utilizaremos a de Ridley-Jopling. Essa é uma classificação que visa agrupar determinados achados do exame físico em formas estabelecidas. Para entender, temos que saber que existem dois extremos da doença (polos): Tuberculoide e Virchowiano – e entre eles existem formas que compartilham alguns achados (em maior ou menor grau) de ambos.
Antes de entender esses polos da Hanseníase, devemos antes entender a fisiopatologia da Hanseníase:
Fisiopatologia da Hanseníase
O bacilo M.Leprae é transmitido através de doentes com a forma infectante (Multibacilar) que elimina a bactéria em forma de aerossóis – tosses, espirros, secreções nasais (alta infectividade – há penetração em grande número de pessoas, mas poucos ficam doentes – baixa patogenicidade).
A pessoa, até então saudável, que tem contato íntimo e prolongado com o doente (geralmente familiar), inala essa bactéria e nos pulmões há fagocitose do microorganismo pelos macrófagos alveolares (observação: pode haver a penetração do bacilo também pela mucosa nasal). Não havendo sua destruição, há disseminação bacteriana pelo sangue, sendo que o bacilo se localizará preferencialmente na célula de Schwann (célula neuronal) e nas células da pele.
Em virtude de ter sua multiplicação lenta (14 dias para cada divisão binária), o paciente contaminado pode ficar anos (média de 5) para começar a ter os sinais e sintomas. A imunidade humoral (relacionada a produção de anticorpos) é ineficiente contra o M.Leprae; sendo assim, é a imunidade celular que toma a frente – através de mediação por citocinas (TNF-alfa, IFN-gama) – fagocitando e destruindo os microorganismos. Dependendo das células utilizadas nessa defesa, pode-se classificar em dois grandes tipos:
- Forma paucibaciliar: predomina linfócitos Th1 que produzem IL-2 e IFNgama (citocinas)
- Forma multibacilar: predomina linfócitos Th2 e T supressores, que produzem IL-4, IL-5 e IL-10
A reação celular “escolhida” vai variar de pessoa para pessoa (depende de aspectos genéticos). Clinicamente essa diferenciação será visível, pois a forma paucibacilar leva à lesões tuberculoides, e a multibacilar a lesões virchowianas (lepromatosas) – vide item a seguir “classificação”.
Importante ressaltar que pacientes que fazem a resposta do tipo Th1 (forma paucibacilar) podem ter dois desfechos: êxito na erradicação da doença ou nos casos de resistência bacteriana – lesões neuronal/tecidual pelo excesso de defesa do próprio corpo. Por outro lado, a resposta Th2 permite um escape do bacilo à oxidação do macrófago, com consequente sobrivevência do microorganismo – isso associado a uma tentativa frustrada de produção de anticorpos.
Fato que explica o fato da forma multibacilar ser a única bacilífera, ou seja, que pode contaminar – não consegue fazer a defesa adequada permitindo a multiplicação bacteriana.
Então o que é o Polo Tuberculoide?
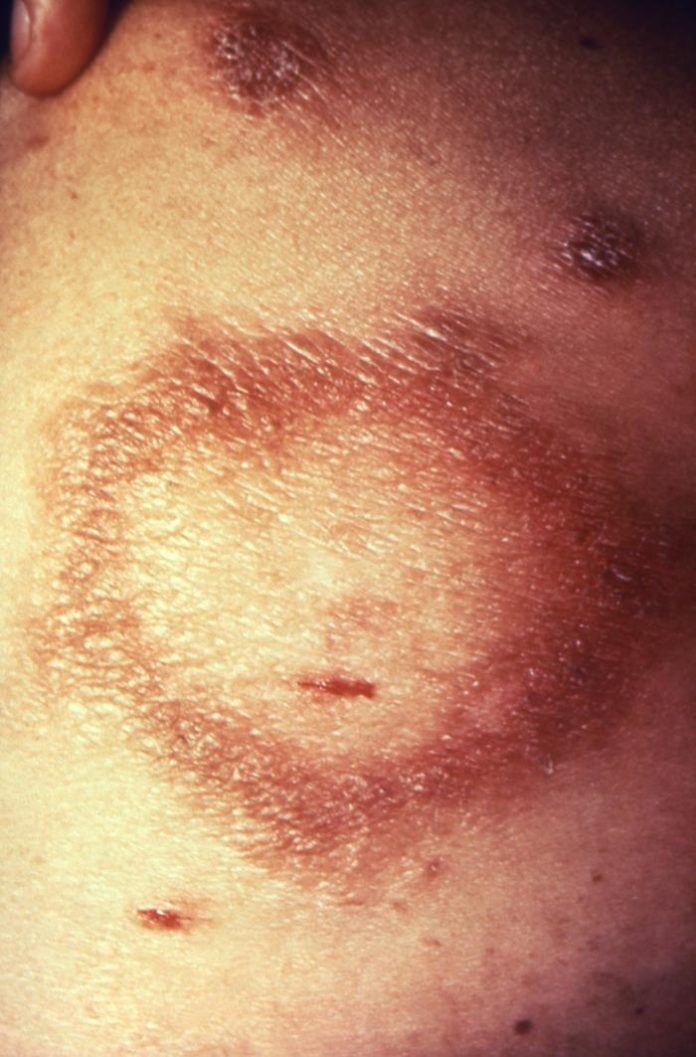
Como visto na fisiopatologia, é uma forma com predomínio de linfócitos Th1 na resposta celular. Há presença de poucas lesões em pele (usualmente menos que 5): levemente elevadas eritematosas-hipocrômicas, bordas com presença de granulomas, são hipoestésicas (pouca sensibilidade), alopécicas (sem pelos), anidróticas (não suam).

Não há lesões de mucosa nem trato respiratório superior (nariz etc). A lesão neuronal (que leva a dor, espessamento, perda de funções) é precoce e assimétrica, acompanhando a lesão dérmica – por exemplo, se houver lesão em pele de antebraço vai ter espessamento de nervo ulnar, mediano (mão em “garra”).
E o Polo Virchowiano?
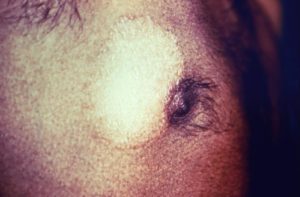
Da mesma forma, como visto em fisiopatologia, é uma forma com predomínio de linfócitos Th2 e T supressores na resposta celular, o que se demonstra ineficiente, associado à resposta humoral (anticorpos) deficiente. Há presença de grande número de lesões (usualmente mais que 5): nódulos/placas eritematosas-castanhadas, espessadas,
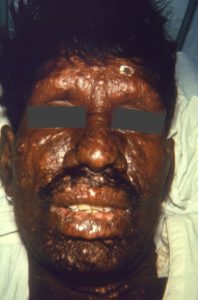

infiltradas e disseminadas. Comumente há infiltração de face e pavilhões auriculares (fácies leonina) e perda de sombrancelhas (madarose). A mucosa é acometida com deformidade de nariz, lesões orais e acometimento da laringe (muda voz). A lesão neuronal é tardia e simétrica, com anestesia distal “em luva” ou “em bota”.
Em todos os casos, inicialmente a forma é indefinida, o que chamamos de “hanseníase indeterminada” (poucas lesões em pele – geralmente máculas (manchas) hipocrômicas que tem alterações dolorosas/térmicas). Com o passar do tempo, a doença ou vai para o polo Tuberculoide ou Virchowiano, com formas intermediárias, graficamente:


Observações
- Esse artigo é totalmente baseado no aplicativo wemeds disponível nas plataformas web, android e ios (iphone). Para se aprofundar no assunto, baixe o app e veja a revisão completa
- Confira outros temas do portal dentro das especialidades de dermatologia e infectologia
- As informações aqui contidas não devem ser utilizadas em nenhuma hipótese por pessoas leigas
Referências Bibliográficas
- CDC (Center for Disease Control and Prevention)
- World Health Organization. Leprosy (Hansen’s disease)
- Moschella SL. An update on the diagnosis and treatment of leprosy. J Am Acad Dermatol 2004; 51:417.
- Moet FJ, Pahan D, Schuring RP, et al. Physical distance, genetic relationship, age, and leprosy classification are independent risk factors for leprosy in contacts of patients with leprosy. J Infect Dis 2006; 193:346.
- Eichelmann K, González González SE, Salas-Alanis JC, Ocampo-Candiani J. Leprosy. An update: definition, pathogenesis, classification, diagnosis, and treatment. Actas Dermosifiliogr. 2013 Sep;104(7):554-63. doi: 10.1016/j.adengl.2012.03.028. Epub 2013 Jul 17. PMID: 23870850.