A Icterícia Neonatal é um tema muito importante. Icterícia do aleitamento materno e Icterícia do leite materno são etiologias da Icterícia Neonatal, e por serem nomenclaturamente semelhantes, podem gerar confusão. Vamos revisar essa tema, definindo de forma pontual esses termos.
O que é Icterícia Neonatal?
É um acúmulo de bilirrubina no neonato, podendo ser de causa fisiológica ou patológica. O acúmulo é principalmente da Bilirrubina indireta (usualmente acima de 7mg/dl), embora possa existir mais raramente o aumento da Bilirrubina direta.
- A palavra “icterícia” tem origem do grego “ikteros”, e significa amarelo/amarelado, correspondendo a tonalidade amarelo-esverdeada da pele/mucosas/olhos característica da condição.
Fisiologia Básica da Bilirrubina
Para efeitos didáticos e melhor entendimento do quadro em geral, vamos lembrar de onde a bilirrubina surge, o seu caminho, e para onde ela vai:

- 1) De onde vem a bilirrubina?🤔
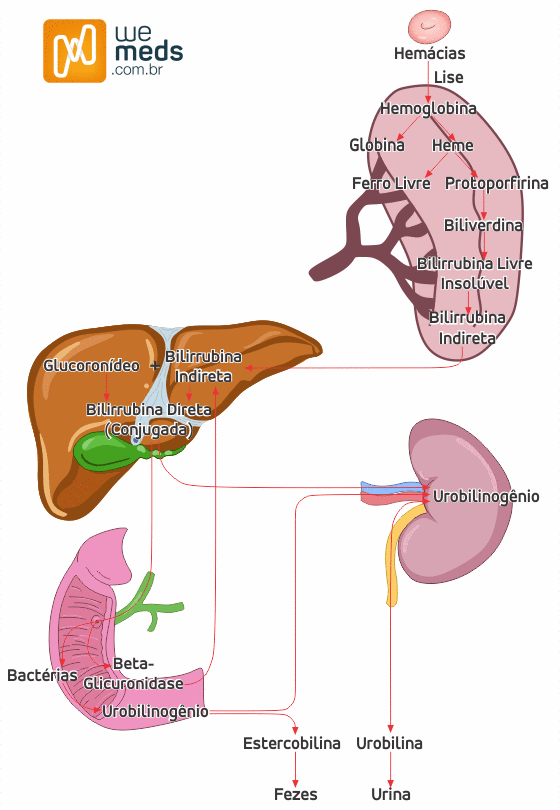
- As hemácias (células sanguíneas) duram no máximo 120 dias, e após isso elas são destruídas pelo baço, liberando hemoglobina (Hb). A hemoglobina por sua vez se divide em Globina e Heme. O Heme é clivado em a) Ferro livre que se liga à transferrina (transportador de ferro) e b) Protoporfirina que dará origem à bilirrubina. Importante ressaltar que a Protoporfirina vem 85% desse processo, ao passo que o restante vem de outros locais que tembém tem o “Heme” como mioglobina e citocromo P450.
- 2) Como a Protoporfirina vira Bilirrubina?🤔
- A Protoporfirina é transformada em Biliverdina que rapidamente vira “Bilirrubina Livre Insolúvel”. Essa Bilirrubina tem o poder de se ligar à albumina plasmática, com objetivo de manter a solubilidade. Dessa forma, quando ligada à albumina, essa bilirrubina é conhecida como “Bilirrubina indireta” ou “Bilirrubina Não conjugada”.
- 3) Como a Bilirrubina é metabolizada e excretada?🤔
- A Bilirrubina Indireta (que é ligada à albumina) chega até o fígado, aonde é metabolizada pelos hepatócitos (células hepáticas) em 3 fases principais:
- A) Captação: A Bilirrubina Indireta chega até o Hepatócito e penetra na célula, unindo-se à proteínas citoplasmáticas para que não volte à corrente sanguínea.
- B) Conjugação: Uma vez que a Bilirrubina Indireta não é solúvel em água, ela precisa se transformar em algo solúvel para poder ser eliminada pela Bile. Isso ocorre através do processo de Conjugação, em que uma enzima hepática chamada “Glicuronil-Transferase” conjuga a Bilirrubina Indireta com um carboidrato Glucoronídeo, dando origem à “Bilirrubina Direta” ou “Conjugada”.
- C) Excreção: A Bilirrubinda Direta dentro do hepatócito precisa chegar até os canalículos biliares para ser excretada. Para isso, há necessidade de uma quantidade maior de energia, ou seja “ATP”.
- A Bilirrubina Indireta (que é ligada à albumina) chega até o fígado, aonde é metabolizada pelos hepatócitos (células hepáticas) em 3 fases principais:
- 4) Como a Bilirrubina é eliminada do corpo?🤔
- A Bilirrubina Direta é então excretada pelo fígado através dos canalículos biliares, que viram dúctulos e ductos; de toda forma acabam no ducto colédoco para chegarem até o duodeno. Chegando ao intestino, três condições podem ocorrer com a Bilirrubina:
- A) Ser eliminada nas fezes
- B) Ser metabolizada em Urobilinogênio: o que ocorrem com a maior parte da Bilirrubina Direta. As bactérias do cólon possuem uma enzima que que convertem a Bilirrubina Direta em Urobilinogênio; uma parte desse Urobilinogênio é então eliminado nas fezes (que se oxida em “Estercobilina” – dando a cor marrom característica) e outra é reabsorvida pela mucosa intestinal, e eliminada pelos rins, se oxidando em “Urobilina” – responsável pela coloração amarelada da urina. Perceba que fisiologicamente então há presença de Urobilinogênio na urina, porém não há Bilirrubina
- C) Ser hidrolisada em bilirrubina indireta (pela Enzima Beta-Glicuronidase) e ser reabsorvida pela circulação entero-hepática (quantidade bem pequena sofre esse processo)
Entendendo esse conceito fica fácil saber porque em situações de colestase (dificuldade de eliminação de bilirrubina direta), ou problemas hepatocelulares (em que a bilirrubina já está conjugada) as fezes ficam brancas (acolia) e a urina escurecida (colúria) – ora, uma vez que a bilirrubina não vai chegar ao intestino, vai acabar sendo eliminada pela urina.
- A Bilirrubina Direta é então excretada pelo fígado através dos canalículos biliares, que viram dúctulos e ductos; de toda forma acabam no ducto colédoco para chegarem até o duodeno. Chegando ao intestino, três condições podem ocorrer com a Bilirrubina:
Etiologias possíveis de Icterícia Neonatal
As etiologias da Icterícia Neonatal podem ser dividida em 3 grandes grupos:
1) Icterícia Fisiológica: decorre da imaturidade do metabolismo da bilirrubina na transição fetal-neonatal. Há um aumento da Bilirrubina indireta.
2) Icterícia Patológica
- 2.1) Hiperbilirrubinemia indireta – as principais causas incluem:- Anemia Hemolítica (imuno ou não imunomediada) – p.ex incompatibilidade ABO/RH; – Esferocitose, deficiência de G6PD
– Policitemia
– Hipotireoidismo
– Síndrome de Crigler-Najar - 2.2) Hiperbilirrubinemia direta – as principais causas incluem:- Atresia de vias biliares
– Hepatite Neonatal (principal causa) – inclui Infecções congênitas – TORCHS (toxoplasmose, rubéola, citomegalovirose, Herpes, Sífilis)
– Sepse neonatal
– Hemocromatose neonatal
– Síndrome de Allagile
– Galactosemia
3) Icterícia Associada ao Leite Materno: Há um aumento da Bilirrubina indireta.
- 3.1) Forma precoce (Icterícia do Aleitamento Materno)
- 3.2) Forma tardia (Icterícia do Leite Materno)
Finalmente: o que é e quais as diferenças entre Icterícia do Aleitamento Materno e Icterícia do Leite Materno?
Como visto, a Icterícia Associada ao Leite Materno é um dos grupos etiológicos de Icterícia Neonatal. Nesse grupo estão presentes a Icterícia do Aleitamento Materno e Icterícia do Leite Materno, ambos relacionados ao aumento da bilirrubina indireta:
Forma precoce (Icterícia do Aleitamento Materno): decorre do aumento de circulação entero-hepática devido a uma ingestão calórica deficiente: o bebê não mama direito. Com isso, há uma deficiência no transporte hepático e redução da eliminação da bilirrubina corporal.
– É uma icterícia não patológica, e simplesmente ocorre por falta da ingestão adequada de calorias. Em geral se inicia nos primeiros dias de vida (2-3º dia) e não ultrapassa uma semana, uma vez que a criança começa a se alimentar corretamente. Os valores de Bilirrubina atingem no máximo 12mg/dl (15mg/dl para prematuros), e comumente está associada a oligúria e perda de peso aumentada (por não se alimentar direito)
Forma tardia (Icterícia do Leite Materno): não se sabe exatamente o mecanismo fisiopatológico, acredita-se que se deva ao aumento de concentração de substâncias no leite materno (provavelmente Beta-Glicuronidase), com maior hidrólise intestinal de Bilirrubina Direta em Indireta
– É uma icterícia patológica. Há um início mais tardio por volta do 5º dia de vida, com valores de bilirrubina subindo até 2 semanas de vida: pode chegar a 20-30 mg/dl. O diagnóstico e tratamento é o mesmo: suspender o leite materno por 48 horas – o que reduz abruptamente os níveis de bilirrubina no neonato
Qual é o tratamento da Icterícia do Aleitamento Materno e Icterícia do Leite Materno?
- Forma precoce (Icterícia do Aleitamento Materno): o tratamento consiste em estímulo ao aleitamento materno, além de orientações sobre as técnicas de amamentação corretas.
- Forma tardia (Icterícia do Leite Materno): Deve-se suspender o leite materno por 48 horas – o que reduz abruptamente os níveis de bilirrubina no neonato. Evidentemente não se deve deixar o neonato sem alimentação; nesse intervalo prescrever fórmulas infantis.
Observações
- Esse artigo foi totalmente baseado no aplicativo WeMEDS. Baixe já, está disponível para iphone e android!
- Confira outros temas do portal dentro de neonatologia
- As informações aqui contidas não devem ser utilizadas em nenhuma hipótese por pessoas leigas