O acretismo placentário é uma complicação obstétrica grave, na qual as vilosidades placentárias se fixam de forma anormal à parede uterina. A incidência da condição vem aumentando muito, por conta do aumento do número de cesáreas. Nos anos 60, acometia cerca de 1 a cada 30.000 partos. Atualmente, alguns estudos apontam até 1:250.
Veja mais sobre os fatores de risco para o acretismo placentário, assim como achados diagnósticos, possíveis complicações e prognóstico das pacientes.
Como ocorre o acretismo placentário?
O acretismo placentário decorre de uma decidualização deficiente. E como isso ocorre?
Vamos lembrar: as vilosidades coriônicas derivadas do trofoblasto invadem a decídua basal (endométrio) durante a formação da placenta. Normalmente, essa invasão ocorre até a camada compacta da decídua basal.
A partir do momento que essa invasão ultrapassada a camada compacta e chega na camada esponjosa (ou além), estamos diante do acretismo placentário.
Em casos de cirurgia uterina prévia, a presença de uma cicatriz cirúrgica prévia pode causar o defeito na decidualização, seja por falha da reepitelização local e/ou substituição por tecido cicatricial.
Além disso, algumas patologias uterinas podem causar alterações endometriais que também permitem a implantação anormal da placenta, mesmo na ausência de cirurgia uterina prévia.
A condição resulta em dificuldades ou impe a expulsão da placenta após o parto, por comprometer o plano de clivagem da placenta com o útero – causando sangramentos intensos pós-parto.


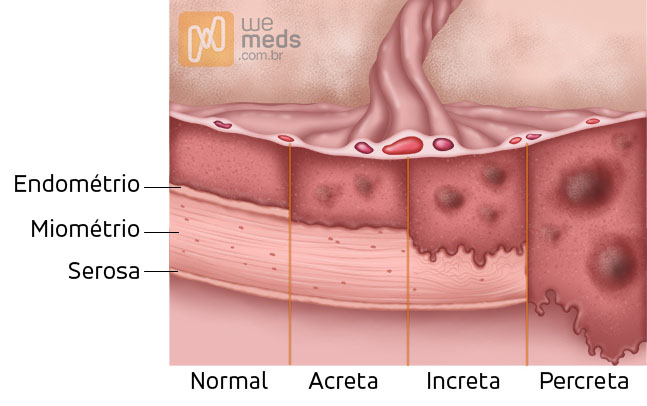
Classificação
De acordo com a profundidade da invasão, o acretismo pode ser classificado em três subtipos. Essa classificação é crescente em gravidade, sendo percreta > increta > acreta.
Placenta acreta: invade até a camada esponjosa. Mais superficial. Tem plano de clivagem, mas é defeituoso. Identificada em 63% dos casos.
Placenta increta: invade até o miométrio. Identificada em 15% dos casos.
Placenta percreta: invade pelo menos até a serosa. Pode invadir locais adjacentes (principalmente bexiga), podendo causar hemorragias intraperitoniais. Identificada em 22% dos casos.
Outra classificação é a Classificação da Federação Internacional de Ginecologia e Obstetrícia (FIGO):
Grau 1: placenta aderida de forma anormal. Acreta.
Grau 2: placenta anormalmente invasiva. Increta.
Grau 3: placenta anormalmente invasiva. Percreta. 3A: limitado à membrana serosa. 3B: invasão da bexiga. 3C: invasão de outros tecidos ou órgãos pélvicos.
Além disso, podemos classificar o acretismo em total ou parcial (focal ou zonal).

Fatores de risco
Os fatores de risco são relacionados com a etiologia, sendo o principal a cesárea anterior com placenta prévia.
O risco de acretismo placentário na primeira cesárea é de 0,03%. Caso essa cesárea tenha sido com placenta prévia, o risco aumenta para 3%. Quanto maior o número de cesáreas anteriores, maior o risco de acretismo placentário – segunda cesárea com placenta prévia 11%; quarta cesárea com placenta prévia 61%.
Além disso, outros fatores de risco incluem: curetagens uterinas, miomatose uterina, idade materna > 35 anos, multiparidade, alterações endometriais, tabagismo, irradiação pélvica, remoção manual da placenta, endometriose pós-parto e FIV.


Diagnóstico
As pacientes são geralmente assintomáticas, e destaca-se a importância do diagnóstico precoce! Idealmente, o diagnóstico de acretismo é realizado no pré-natal, e espera-se que não haja quadro clínico, devido à intervenção.
Na ultrassonografia, alguns achados incluem ausência ou irregularidade de área hipoecoica, lacunas placentárias, miométrio fino. Também pode haver rompimento da interface entre a membrana uterina e a parede da bexiga.
A dopplerfluxometria auxilia a ultrassonografia, identificando fluxo sanguíneo turbulento nas lacunas placentárias.
Quando houver identificação apenas no momento do parto, a principal apresentação clínica é a hemorragia profunda na tentativa de descolamento da placenta, visto que o acretismo placentário decorre de uma invasão do tecido placentário.

Prognóstico e complicações
Quando há o diagnóstico no pré-natal, o prognóstico é melhor. Já na identificação apenas no momento do parto, há risco de óbito. O prognóstico é pior quando há placenta prévia associada. Cerca de 50% das pacientes necessitam de transfusão de sangue no parto.
Como citamos, há diferentes níveis de gravidade – percreta mais grave que increta, que por sua vez mais grave que acreta. A taxa de mortalidade da placenta percreta é de 86%. Já de placenta acreta, 27%.
A placenta percreta com invasão da bexiga pode resultar em hematúria durante a gestação. A infiltração do miométrio por vilosidades placentárias no local de uma cicatriz de cesariana prévia pode causar ruptura uterina durante o trabalho de parto ou até mesmo antes.
Outras complicações incluem: hemorragia maciça, choque hipovolêmico, CIVD, SARA e insuficiência renal. Além disso, o recém-nascido pode apresentar complicações, com nascimento pré-termo e tamanho pequeno para idade gestacional.


Saiba mais com WeMEDS®
Quer saber mais sobre esta e outras condições clínicas, incluindo fisiopatologia, diagnóstico diferencial e tratamento? Acesse o conteúdo completo no nosso app WeMEDS®. Disponível na versão web ou para download para iOS ou Android.
—
Referências:
Robert M Silver, MD. Placenta accreta spectrum: Clinical features, diagnosis, and potential consequences. UpToDate®.
Society of Gynecologic Oncology, American College of Obstetricians and Gynecologists and the Society for Maternal–Fetal Medicine, Cahill, A. G., Beigi, R., Heine, R. P., Silver, R. M., & Wax, J. R. (2018). Placenta Accreta Spectrum. American journal of obstetrics and gynecology, 219(6), B2–B16. https://doi.org/10.1016/j.ajog.2018.09.042